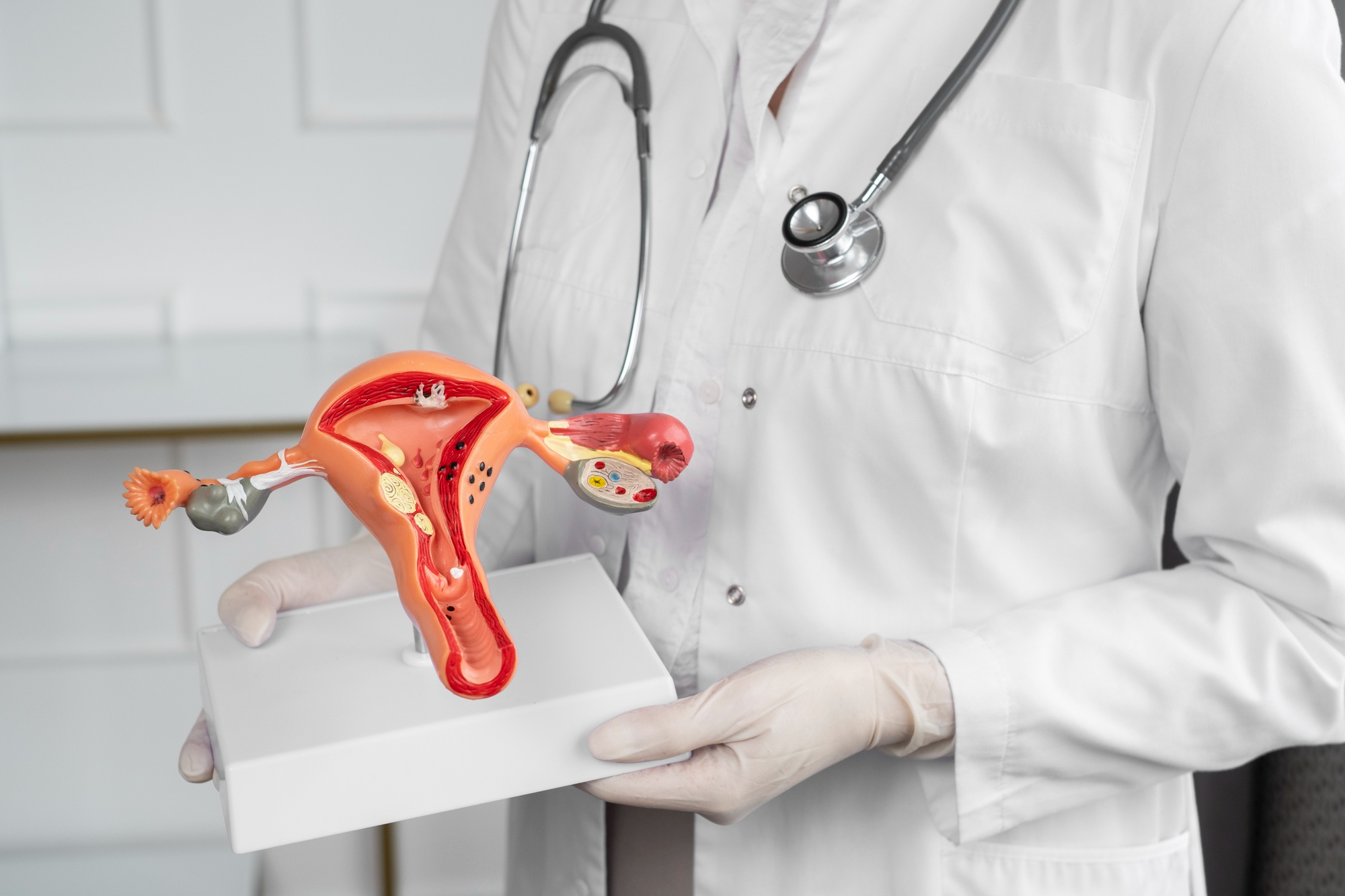
A laqueadura tubária é um dos métodos contraceptivos mais conhecidos e procurados pelas mulheres. Durante muito tempo foi considerada definitiva, já que o procedimento interrompe a passagem dos óvulos pelas tubas uterinas e impede a fecundação. Apesar da alta eficácia, relatos de falhas e casos de gravidez após a cirurgia ainda levantam dúvidas e geram desconfiança sobre sua real segurança.
É justamente nesse ponto que a ginecologista e obstetra Andreia Sapienza faz um alerta: “Nenhum método é 100% eficaz. Nem a laqueadura, nem a vasectomia”. Nesta reportagem, a especialista esclarece os principais pontos sobre o tema, explicando quais são as técnicas mais usadas, as diferenças em relação ao passado e os riscos associados.
Laqueadura é 100% eficaz?
Segundo a ginecologista, é importante desfazer um mito bastante difundido: nenhum método contraceptivo é absolutamente infalível. “Existem casos que são raros, anedóticos, mas acontecem. É a mesma coisa que engravidar com o DIU bem colocado: é incomum, mas não impossível”, explica.
Na prática, isso significa que, embora a laqueadura apresente uma eficácia muito alta, ainda há pequenas chances de falha. Esses casos estão geralmente associados ao fenômeno da recanalização espontânea das tubas uterinas, quando, após o procedimento, o organismo cria uma nova passagem que permite a comunicação entre os óvulos e o útero. Esse processo é raro, mas documentado em diferentes estudos.
Além da recanalização, falhas também podem ocorrer quando a técnica não é executada de forma adequada, reforçando a importância de que o procedimento seja feito por profissionais experientes e com técnicas seguras. Ainda assim, o consenso médico é claro: a laqueadura continua sendo uma das opções mais eficazes entre os métodos contraceptivos disponíveis.
Técnicas mais comuns de laqueadura
A laqueadura pode ser feita em diferentes momentos: isoladamente, como uma cirurgia eletiva, ou em associação ao parto, seja cesariana, seja logo após um parto normal. Nesses casos, aproveita-se a condição em que o útero ainda está aumentado para facilitar o acesso às tubas.
Entre as principais técnicas, estão:
- Pomeroy (clássica): corte, amarração e cauterização da tuba uterina. É altamente eficaz, mas pode comprometer um pequeno vaso sanguíneo próximo, alterando a irrigação do ovário;
- Técnicas que preservam a irrigação: em vez de cortar junto com o vaso, isolam apenas a tuba uterina. Têm ligeiramente maior chance de recanalização, mas menor impacto hormonal;
- Periumbilical: indicada para pacientes que tiveram parto normal. É feita por uma pequena incisão no umbigo, para acessar e interromper as tubas;
- Vaginal (fimbrectomia): realizada cerca de 45 dias após o parto vaginal, quando o útero já voltou ao tamanho normal. A ponta final da tuba é cortada e amarrada.
Nas diferentes técnicas de laqueadura, a escolha do método está diretamente ligada ao tipo de parto realizado e ao momento em que a cirurgia será feita. “Em termos de eficácia, todas são muito parecidas”, explica Andreia.
Impacto no ciclo menstrual
Um ponto importante levantado pela médica é que a técnica clássica, ao cortar o vaso sanguíneo que acompanha a tuba, pode alterar a irrigação do ovário. Isso não compromete totalmente o fornecimento de sangue, já que há outro vaso responsável, mas pode modificar a produção hormonal.
“É frequente em mulheres que fizeram laqueadura ter um certo aumento do fluxo menstrual ou irregularidade do ciclo. Isso acontece por conta da alteração na irrigação do ovário”, destaca. Esse efeito, no entanto, não é regra e pode variar bastante de paciente para paciente.
Gravidez após laqueadura: por que acontece?
Apesar de ser um método altamente eficaz, com taxa de falha estimada em menos de 1%, a gravidez após laqueadura é possível. O principal motivo é a recanalização tubária, quando os fragmentos da tuba encontram uma forma de se reconectar.
Essa possibilidade é rara, mas explica casos de mulheres que engravidam anos após o procedimento. Além disso, se a técnica for mal executada ou se a paciente tiver condições anatômicas específicas, o risco pode aumentar.
Quando a laqueadura é indicada
A laqueadura é considerada uma forma de contracepção definitiva e, por isso, só deve ser indicada em situações bem avaliadas. No Brasil, a legislação estabelece critérios:
- A idade mínima para laqueadura voluntária passou de 25 para 21 anos;
- Pessoas com capacidade civil plena precisam ter pelo menos 21 anos, ou então pelo menos 2 filhos vivos, para poderem solicitar o procedimento;
- Não é mais exigido o consentimento do cônjuge, algo que era necessário antes da lei ser alterada;
- No caso de laqueadura no momento do parto, é necessário manifestar a vontade com antecedência mínima de 60 dias.
Segundo Andreia, o ideal é que a laqueadura seja feita quando há clareza na decisão, afinal, com tantas opções de métodos de longa duração e reversíveis, como DIU e implantes, a laqueadura é menos usada atualmente.
Alternativas à laqueadura
Antes de optar pela cirurgia, é fundamental conhecer outros métodos contraceptivos eficazes e de longa duração:
- DIU de cobre ou hormonal: podem durar de 5 a 10 anos;
- Implantes subcutâneos: liberam hormônio e funcionam por até 3 anos;
- Injetáveis ou anticoncepcionais orais: opções reversíveis, embora dependam de uso contínuo.
Essas alternativas oferecem alta eficácia e a vantagem da reversibilidade, o que pode ser importante caso a paciente mude de ideia sobre ter filhos no futuro.
Leia também: DIU hormonal: o que é, tipos, vantagens e desvantagens
Perguntas e respostas sobre laqueadura tubária
1. A laqueadura é 100% eficaz?
Não. Apesar de ser altamente eficaz, existe uma pequena chance de falha, principalmente devido à recanalização espontânea das tubas uterinas ou a erros técnicos durante a cirurgia.
2. Quais são as técnicas mais comuns de laqueadura?
As principais são a técnica de Pomeroy (corte, amarração e cauterização da tuba), técnicas que preservam a irrigação, a periumbilical (pelo umbigo) e a vaginal (fimbrectomia). Todas têm eficácia semelhante, e a escolha depende do momento e do tipo de parto.
3. A laqueadura pode alterar o ciclo menstrual?
Sim. Em alguns casos, pode haver aumento do fluxo ou irregularidade do ciclo, geralmente associada à alteração da irrigação do ovário. Porém, isso não acontece em todas as mulheres.
4. É possível engravidar após a laqueadura?
Sim, embora seja raro. Isso pode ocorrer por recanalização das tubas ou se a técnica não tiver sido bem executada. A taxa de falha é estimada em menos de 1%.
5. Quem pode fazer laqueadura no Brasil hoje?
Desde 2023, mulheres com 21 anos ou mais, ou aquelas que têm pelo menos dois filhos vivos, podem solicitar a cirurgia. Não é mais necessário o consentimento do cônjuge, mas a paciente deve assinar um termo de consentimento reconhecendo que se trata de um método definitivo.
6. A laqueadura pode ser feita junto com o parto?
Sim, mas a paciente deve manifestar sua vontade com pelo menos 60 dias de antecedência da data provável do parto. Essa exigência existe para garantir reflexão e segurança na decisão.
7. Existem alternativas à laqueadura?
Sim. Métodos reversíveis e de longa duração, como DIU (cobre ou hormonal), implantes subcutâneos e anticoncepcionais injetáveis ou orais, podem ser opções eficazes e permitem reconsiderar a decisão sobre ter filhos no futuro.
Veja mais: Métodos contraceptivos: existe um mais eficaz? Saiba os riscos de falha em cada opção