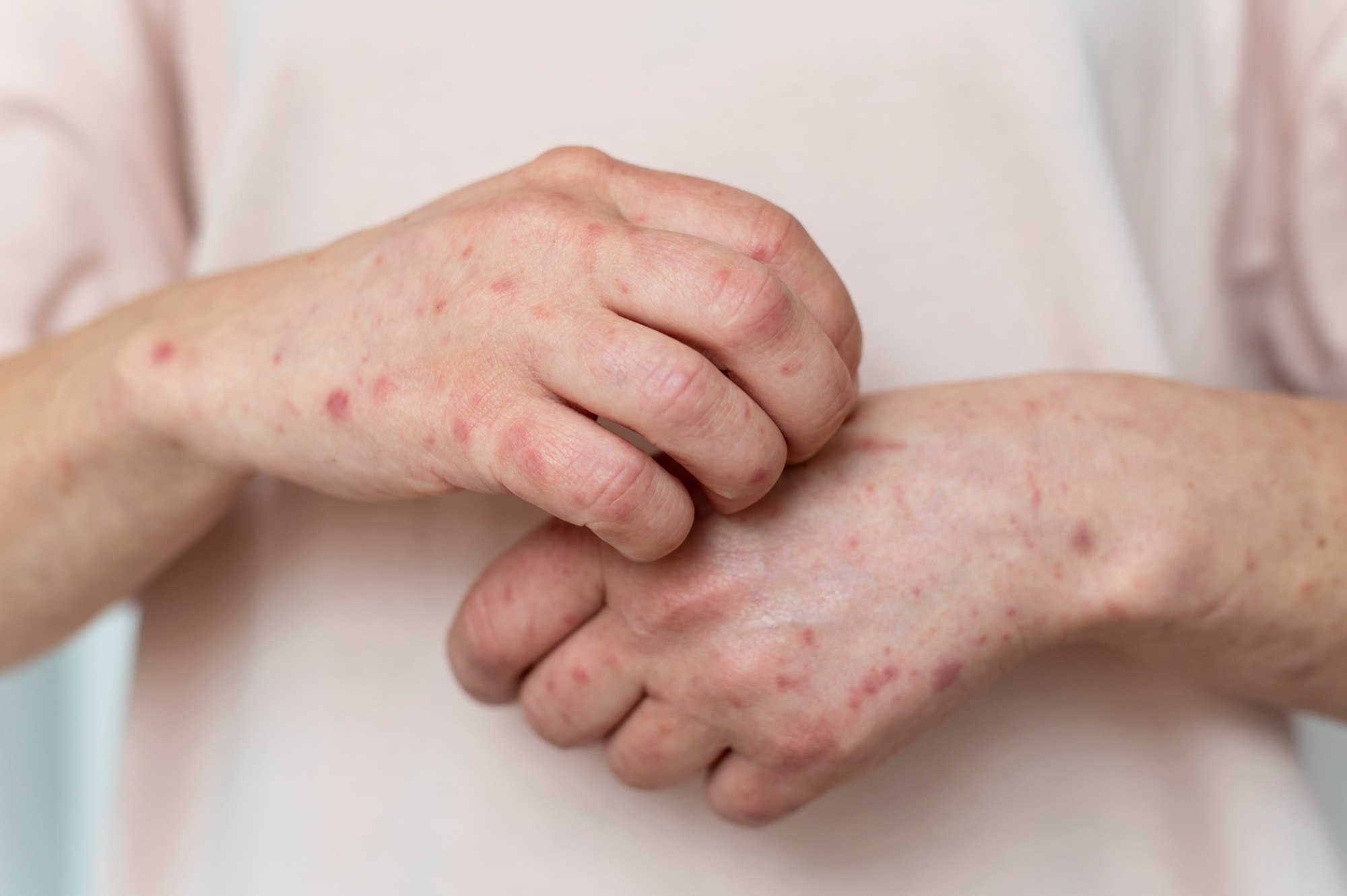
Vermelhidão, coceira e pequenas bolhas após usar um brinco novo? Esses sintomas podem parecer estranhos para quem já está acostumado a usar bijuterias, mas são sinais clássicos de alergia a níquel — uma das causas mais comuns de dermatite de contato no mundo.
O níquel está presente em muitos objetos do dia a dia — de bijuterias a botões, zíperes e até cosméticos. Em pessoas predispostas, o contato repetido com o metal provoca uma reação inflamatória que tende a se tornar crônica, mesmo com pequenas quantidades de exposição.
Mas afinal, o que fazer? A seguir, a alergista e imunologista Brianna Nicoletti explica como é feito o tratamento, quais alternativas são seguras e como diferenciar a alergia de uma simples irritação.
O que é o níquel?
Segundo Brianna, o níquel (ou sulfato de níquel) é um metal resistente, versátil e brilhante, amplamente utilizado em ligas metálicas. É popular por ser barato, durável e aumentar a vida útil de produtos metálicos.
Ele está presente em uma série de objetos cotidianos:
- Brincos e piercings metálicos;
- Correntes, pulseiras e anéis prateados;
- Fechos de colares e zíperes de roupas;
- Botões de calça e fivelas de cinto;
- Relógios e armações de óculos;
- Cosméticos (sombras, batons, tinturas de cabelo).
Nos cosméticos, o níquel não é adicionado de propósito: ele surge como impureza de pigmentos metálicos, especialmente em maquiagens com tons dourados, acinzentados ou cintilantes. Mesmo em quantidades mínimas, pode sensibilizar peles predispostas.
Por que algumas pessoas têm alergia a níquel nas bijuterias?
A alergia ocorre quando o sistema imunológico reconhece o níquel como uma substância estranha. Os íons do metal penetram nas camadas da pele e se ligam a proteínas locais, desencadeando uma inflamação com vermelhidão, coceira e bolhas.
Curiosamente, a sensibilidade pode surgir após anos de uso de bijuterias com níquel. Isso acontece porque o corpo cria uma “memória imunológica” — e, a partir daí, mesmo uma exposição mínima é suficiente para causar reação. É por isso que a alergia tende a ser crônica.
Quais são os sintomas da alergia a níquel?
Os sintomas da alergia a níquel aparecem geralmente entre 12 e 48 horas após o contato. As áreas mais afetadas são as que têm contato direto com o metal — lóbulo das orelhas, pescoço, dedos e pulsos. Os principais sinais incluem:
- Coceira intensa e persistente;
- Vermelhidão e sensação de calor;
- Descamação e ressecamento da pele;
- Pequenas bolhas que podem liberar líquido;
- Crostas ou fissuras em casos crônicos.
Nos casos prolongados, a pele pode engrossar, escurecer e ficar sensível. Já nas alergias causadas por cosméticos, as lesões podem surgir em locais como pálpebras, rosto, couro cabeludo e mãos.
Importante: mesmo após remover o acessório, a reação pode persistir por alguns dias até a recuperação completa da pele.
Como diferenciar alergia a níquel de outras irritações?
Nem toda vermelhidão causada por bijuteria é uma alergia verdadeira. Às vezes, trata-se apenas de uma irritação mecânica (pelo atrito) ou química (por suor ou produtos de limpeza). Veja as diferenças:
| Tipo de reação | Causa | Características | Duração |
|---|---|---|---|
| Irritação simples | Atrito, suor, produtos químicos | Ardência e vermelhidão local | Melhora após remover o acessório |
| Alergia (dermatite de contato) | Reação imunológica ao níquel | Coceira, bolhas e inflamação persistente | Dura dias ou semanas, mesmo sem o acessório |
Diagnóstico da alergia a níquel
O diagnóstico é clínico, baseado na história e nas lesões observadas. Para confirmar, o dermatologista pode solicitar o teste de contato (patch test), no qual pequenas quantidades de substâncias alérgicas — incluindo o níquel — são aplicadas nas costas do paciente.
Após 48 e 72 horas, o médico verifica se houve inflamação na área. O resultado confirma a alergia e orienta medidas de prevenção.
Como tratar a alergia a níquel
Ao notar coceira intensa e vermelhidão, o primeiro passo é retirar o acessório e lavar a região com água e sabão neutro. Depois, aplique um hidratante para restaurar a barreira cutânea.
De acordo com Brianna, o tratamento geralmente inclui pomadas com corticoide por curto período. Em casos mais graves, o dermatologista pode indicar inibidores de calcineurina, curativos de barreira ou antibióticos, se houver infecção.
Tenho alergia a níquel. O que posso usar?
O níquel está em muitos acessórios, mas existem alternativas seguras. Prefira peças de aço cirúrgico, titânio, ouro 18k (não folheado) ou prata 925 de boa procedência, certificando-se de que a liga não contenha traços de níquel.
Nos cosméticos, escolha produtos com selo “nickel-tested” ou “low-nickel”. Prefira fórmulas sem fragrância e com poucos ingredientes, que reduzem o risco de irritação.
Mantenha a pele hidratada com cremes ricos em ceramidas e evite usar acessórios por longos períodos, especialmente em dias quentes, pois o suor aumenta a liberação do metal.
Quando procurar ajuda médica urgente
Procure um médico se houver:
- Inchaço intenso, dor ou calor no local;
- Presença de pus ou secreção amarelada;
- Lesões que não cicatrizam;
- Coceira que se espalha pelo corpo.
Esses sinais podem indicar infecção secundária ou outras doenças de pele, como eczema atópico.
Confira: Será que é urticária? Conheça as características dessa doença
Alergia a níquel tem cura?
A alergia ao níquel tende a ser crônica. O tratamento se baseia em evitar a exposição e controlar os sintomas. Em casos específicos, o dermatologista pode considerar estratégias complementares, mas a dessensibilização não é rotina, pois o manejo é preventivo e evitativo.
“Um alerta prático: se a dermatite aparece em pálpebras ou rosto e você não usa bijuterias, pense em maquiagens, esmaltes e tinturas como fontes ocultas. Leve seus produtos à consulta — isso ajuda no diagnóstico e na escolha de alternativas seguras”, orienta Brianna.
Perguntas frequentes sobre alergia a níquel
1. Posso usar bijuterias se aplicar esmalte transparente por cima?
Passar esmalte sobre brincos, anéis ou pulseiras cria apenas uma barreira temporária. Com o tempo, o atrito e o suor removem a camada, permitindo o contato com o metal novamente. É uma solução paliativa; o ideal é usar metais hipoalergênicos.
2. É verdade que o suor aumenta a liberação de níquel?
Sim. O suor contém sais e ácidos que facilitam a liberação de íons de níquel das ligas metálicas, aumentando a chance de reação alérgica. Por isso, evite usar bijuterias durante o calor, ao dormir ou durante atividades físicas.
3. Como saber se uma bijuteria contém níquel?
Não é possível identificar visualmente. Algumas lojas informam na embalagem ou site. Outra opção é usar kits de teste para níquel, vendidos em farmácias, que mudam de cor ao entrar em contato com o metal.
4. O uso de celular ou notebook metálico pode causar alergia?
Sim, especialmente em pessoas muito sensíveis. O contato prolongado com aparelhos metálicos pode causar dermatite nas mãos ou bochechas. Use capas protetoras e películas para evitar o contato direto.
5. Quais alimentos contêm níquel e podem piorar a alergia?
Alguns alimentos possuem altos teores naturais de níquel e, em pessoas sensíveis, podem agravar os sintomas. Entre eles:
- Chocolate e cacau;
- Nozes, amêndoas e castanhas;
- Feijão, lentilha e ervilha;
- Aveia e trigo integral;
- Espinafre e couve;
- Chá preto e café instantâneo.
Esses alimentos não causam alergia em todas as pessoas, mas quem tem dermatite sistêmica por níquel pode precisar restringi-los sob orientação médica.
Leia também: Alergia à poeira doméstica: por que acontece e como aliviar os sintomas?